شگفتی پزشکی قرن؛ الکس سیمپسون، نوزادی که بدون مغز کامل متولد شد و امروز ۲۰ ساله است

پرونده نادر الکس سیمپسون و بیماری هیدراننسفالی
در دنیای پزشکی، مواردی وجود دارد که هم پزشکان و هم مردم را به شگفتی و تحسین وا میدارد. یکی از این پروندههای نادر، داستان شگفتانگیز «الکس سیمپسون» است؛ نوزادی که در نوامبر ۲۰۰۵ در اوماها، ایالت نبراسکا آمریکا، به دنیا آمد و بهرغم تولد بدون «مخ» – بخش اصلی و بزرگ مغز – اکنون به بیست سالگی رسیده است. این موضوع نهتنها از نظر علمی غیرمتعارف است، بلکه پنجرهای تازه به درک تواناییهای بخشهای دیگر مغز و سازگاری بدن انسان میگشاید. این پرونده، مطالعهای عمیق بر مکانیسمهای بقا، پلاستیسیته عصبی (Neuroplasticity) و نقش حیاتی مراقبتهای حمایتی در مواجهه با ناهنجاریهای مادرزادی شدید مغزی است.
بخش ۱: روایت زندگی الکس از تولد تا امروز
الکس سیمپسون در نگاه اول نوزادی طبیعی به نظر میرسید، اما در دومین ماه زندگی علائم غیرعادی ظاهر شد. گریههای ممتد روزانه، مشکلات شدید گوارشی و ناتوانی در هضم شیر، باعث شد والدینش او را به بیمارستان ببرند. تشخیص پزشکان حیرتآور بود: الکس از بیماری «هیدراننسفالی» (Hydranencephaly) رنج میبرد و فاقد «مخ» (Cerebrum) است.
شرایط اولیه
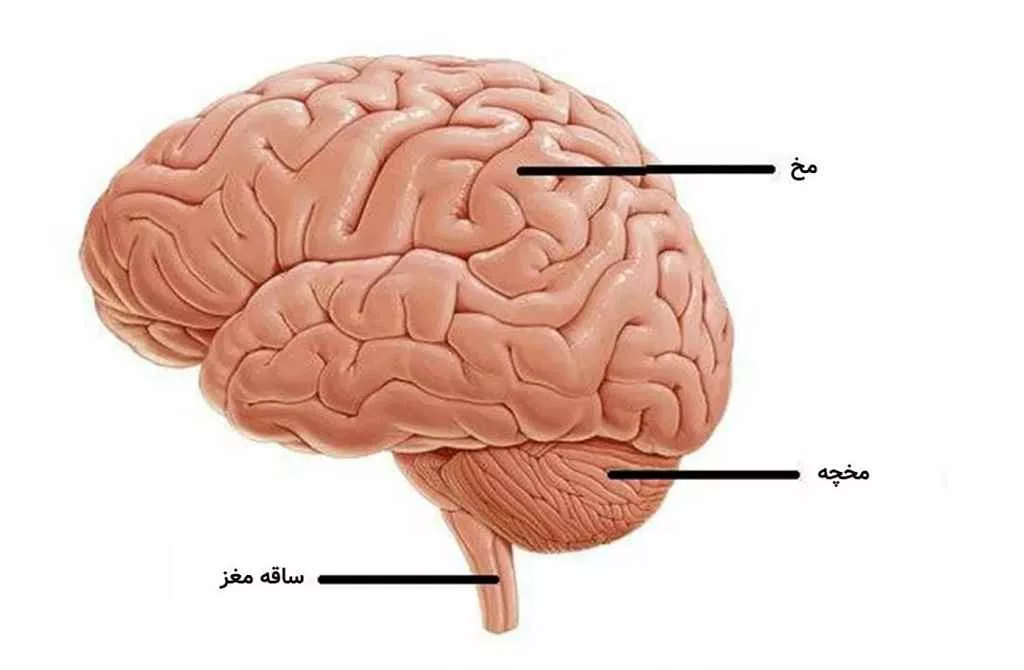
مخ، بخش بزرگی از مغز انسان است که بزرگترین ساختار مغزی را تشکیل میدهد و حدود ۸۵ درصد از وزن مغز را شامل میشود. این بخش مسئول عملکردهای شناختی پیچیده، حرکتهای ارادی، تفکر، زبان، درک حسی، پردازش اطلاعات و حافظه است. در مورد الکس، این بخش بهطور کامل یا تقریباً کامل شکل نگرفته بود و فضای خالی آن با مایع مغزی–نخاعی (CSF) پر شده بود. تنها مقداری اندک از مخچه در پشت جمجمه باقی مانده بود که نشان میداد ساقه مغز و مخچه، که وظایف حیاتی بدن را کنترل میکنند، نسبتاً دستنخورده باقی ماندهاند. پزشکان پیشبینی کردند که با توجه به شدت آسیب، او حداکثر شش ماه زنده خواهد ماند.
چالشهای روزانه و تجهیزات پزشکی
زندگی الکس با مراقبت ۲۴ ساعته و مداخلات پزشکی مداوم همراه شد تا نیازهای اساسی زیستیاش تأمین شود. این شرایط شامل موارد زیر است:
- تغذیه: به دلیل فقدان کنترل عضلانی مناسب و مشکلات گوارشی ناشی از عدم تنظیم عصبی، الکس نیازمند لوله تغذیه مستقیم به معده (PEG tube) برای دریافت مواد مغذی به شکل مایع است.
- تنفس: تراکئوستومی (ایجاد سوراخ در نای) در گلو برای اطمینان از باز بودن راه هوایی و سهولت در ساکشن کردن ترشحات ریوی ضروری است.
- کنترل عضلانی: مصرف مداوم داروهایی مانند والیوم (دیازپام) برای کاهش تشنجهای احتمالی و شل کردن عضلات سفت شده (اسپاسم) که میتواند باعث درد یا اختلال تنفس شود.
- کنترل وضعیت: نیاز به تغییر مداوم وضعیت بدنی (Positioning) برای جلوگیری از زخم بستر و اطمینان از عدم فشار بر بافتهای حساس باقیمانده مغز یا ریهها.
- حواس: بینایی و شنوایی او بهطور قابل توجهی محدود هستند، اما بر اساس گزارشهای خانواده، او میتواند تغییرات محیطی را درک کند، به صداهای آشنا واکنش نشان دهد، و تغییرات عاطفی در اطرافیانش را تشخیص دهد.
این مجموع امکان بقای طولانیمدت را تنها با عملکرد کافی مخچه (برای تنظیم تنفس و ضربان قلب اولیه) و ساقه مغز میسر ساخته است.
بخش ۲: هیدراننسفالی چیست؟
هیدراننسفالی یک ناهنجاری مادرزادی نادر مغزی است که در آن نیمکرههای مغزی (یا بخشهایی از آنها) بهجای بافت عصبی توسعهیافته، با مایع مغزی–نخاعی (CSF) پر میشوند.
تعریف علمی و فراوانی
هیدراننسفالی از نظر آماری بسیار نادر است؛ بهطور میانگین در یک نوزاد از هر ۵۰ هزار تولد زنده رخ میدهد. این وضعیت اغلب با هیدروسفالی (آب آوردن مغز) اشتباه گرفته میشود، اما تفاوت کلیدی در علت و ساختار است. در هیدروسفالی، افزایش فشار CSF به دلیل انسداد یا سوءجذب رخ میدهد و بافت مغزی سالم وجود دارد که تحت فشار قرار گرفته است. اما در هیدراننسفالی، بافت اصلی مخ هرگز شکل نمیگیرد.
ساختار مغز و وظایف آن (مقایسه با حالت طبیعی)
مغز انسان به سه بخش اصلی تقسیم میشود که در این ناهنجاری تأثیر میپذیرد:
- مخ (Cerebrum): بزرگترین بخش است. وظایف آن شامل پردازش اطلاعات حسی (بینایی، شنوایی، لامسه)، حافظه، آگاهی، تفکر سطح بالا، زبان و کنترل حرکتهای ارادی است. در الکس، این بخش تقریباً غایب است.
- مخچه (Cerebellum): مسئول تنظیم حرکات ظریف، تعادل، وضعیت بدن (Postural Control) و هماهنگی عضلانی است. بقای الکس به عملکرد نسبی مخچه وابسته است.
- ساقه مغز (Brainstem): شامل مدولا (بصلالنخاع)، پل (Pons) و میانمغز (Midbrain) است. حیاتیترین وظایف خودمختار بدن، از جمله تنظیم ریتم قلب، تنفس، فشار خون و واکنشهای بازتابی، توسط این بخش انجام میشود. این بخش باید برای بقای الکس تا حد زیادی سالم باقی مانده باشد.
سیر رشد طبیعی مغز و نقطه توقف در هیدراننسفالی
رشد مغز یک فرآیند پیچیده و دقیق است:
- هفتههای اولیه (هفته ۴-۵): تشکیل صفحه عصبی (Neural Plate) و سپس لوله عصبی (Neural Tube).
- هفتههای میانی (هفته ۷ به بعد): لوله عصبی به سه بخش اصلی پیشمغز، میانمغز و رومغز تقسیم میشود. پیشمغز شروع به تشکیل نیمکرههای مخ میکند.
- مراحل پایانی بارداری: تکامل پیچیده قشر مخ (Cortex) و چینخوردگیها (Gyrification).
در هیدراننسفالی، آسیب معمولاً در مراحل اولیه پس از شکلگیری لوله عصبی رخ میدهد، اغلب در اثر قطع جریان خون یا آسیب ایسکمیک که باعث مرگ سلولهای پیشساز (Precursor Cells) میشود. این امر مانع از تکامل طبیعی مخ میشود و فضای آن با مایع پر میشود، در حالی که ساختارهای زیرینتر (مخچه و ساقه مغز) که زودتر تکامل یافتهاند، باقی میمانند.
بخش ۳: علل بروز هیدراننسفالی
هیدراننسفالی اغلب یک رویداد ایزوله است، اما محققان چندین عامل احتمالی را که میتوانند منجر به تخریب یا عدم تشکیل بافت مخ شوند، شناسایی کردهاند. این علل اغلب به نقص در خونرسانی یا آسیب مستقیم به بافت عصبی در حال رشد جنین مربوط میشوند.
- سکته جنینی (Fetal Stroke/Ischemia): شایعترین علت شناخته شده. قطع ناگهانی یا طولانیمدت جریان خون و اکسیژن (هیپوکسی) به بخشی از مغز در حال رشد، معمولاً در سهماهه دوم بارداری، منجر به مرگ بافت مغزی در آن ناحیه میشود. این بافت مرده توسط بدن جذب شده و با CSF جایگزین میگردد.
- عفونتهای نادر دوران بارداری: برخی عفونتهای داخل رحمی مانند سیتومگالوویروس (CMV) یا توکسوپلاسموز، در صورت شدت یافتن، میتوانند باعث التهاب و نکروز (مرگ بافتی) گسترده در مغز جنین شوند.
- مواجهه با مواد سمی یا دارویی: مصرف مواد مخدر، الکل یا برخی داروهای خاص توسط مادر در دورههای حساس تکامل مغزی میتواند بر رشد رگهای خونی یا تکامل نورونها تأثیر بگذارد.
- سندرم انتقال خون میان دوقلوها (TTTS): در بارداریهای چندقلویی، اگر جریان خون بین دوقلوها نابرابر باشد، یک جنین ممکن است دچار کمخونی شدید یا نارسایی گردش خون شود که منجر به سکته و هیدراننسفالی میشود.
- عوامل ژنتیکی و ناهنجاریهای ساختاری رگها: در موارد نادرتر، نقصهای ژنتیکی ممکن است باعث شوند که شبکه عروقی خونرسان به مغز بهدرستی شکل نگیرد، که این امر به ایسکمی مزمن و در نهایت هیدراننسفالی منجر میشود.
بخش ۴: تشخیص و پیشآگهی
تشخیص هیدراننسفالی اغلب قبل از تولد و در طول غربالگریهای روتین رادیولوژیک انجام میشود، اگرچه تشخیص کامل ممکن است تا هفتههای پایانی حاملگی به تأخیر بیفتد.
ابزارهای تشخیصی
تشخیص اصلی و اولیه بر اساس تصویربرداری پیشرفته است:
- سونوگرافی داپلر و معمولی: در هفتههای ۲۱ تا ۲۳ بارداری، سونوگرافی میتواند فقدان نیمکرههای مغزی و حجم غیرطبیعی جمجمه را نشان دهد. در این مرحله، مایع مغزی–نخاعی (که معمولاً بیرنگ است) بهصورت یک توده سیاه در تصاویر سونوگرافیک دیده میشود.
- تصویربرداری رزونانس مغناطیسی (MRI): بهترین ابزار برای تأیید تشخیص است. MRI میتواند مرز بین بافت مغزی باقیمانده (مانند مخچه و ساقه مغز) و فضای پر از CSF را با وضوح بالا مشخص کند و شدت ضایعه را ارزیابی نماید.
ویژگیهای کلیدی در تصویربرداری شامل:
- فقدان یا فرورفتگی شدید نیمکرههای بزرگ مغز.
- ضخیم شدن لایههای بیرونی قشر مخ (در برخی موارد).
- سالمماندن مخچه و ساختارهای ساقه مغز.
پیشآگهی (Prognosis)
پیشآگهی برای نوزادان مبتلا به هیدراننسفالی شدید، بهطور سنتی بسیار وخیم بوده است. بر اساس آمار عمومی، میانگین طول عمر مبتلایان کمتر از ۸ سال تخمین زده میشود. دلیل اصلی این مرگ و میر زودرس، نارسایی سیستمهای حیاتی تحت کنترل ساقه مغز، تشنجهای کنترل نشده، عفونتهای مکرر ریوی و ناتوانی در برقراری تغذیه کافی است.
با این حال، پروندههایی وجود دارد که نشاندهنده بقای طولانیتر هستند؛ افرادی که به سنین نوجوانی یا حتی بزرگسالی رسیدهاند، اما رسیدن به ۲۰ سالگی (مانند الکس سیمپسون) فوقالعاده نادر است و نشاندهنده یک استثناء پزشکی محسوب میشود.
بخش ۵: دلایل بقای طولانیمدت الکس
بقای الکس سیمپسون فراتر از پیشبینیهای اولیه پزشکی، نیازمند ترکیبی از پدیدههای بیولوژیکی و محیطی است.
عوامل احتمالی بیولوژیکی و عملکردی
- حفظ عملکرد مخچه و ساقه مغز: این دو ساختار برای خودگردانی بدن کافی هستند. مخچه به الکس اجازه میدهد تا تنفس و ضربان قلب نسبتاً پایداری داشته باشد و ساقه مغز وظایف اولیه زندگی (مانند بلع پایه و تنظیم دمای بدن) را بهطور خودکار حفظ میکند.
- پلاستیسیته غیرمنتظره (Unforeseen Plasticity): اگرچه مخ مسئول عملکردهای شناختی پیچیده است، اما در غیاب آن، برخی از عملکردهای حسی-حرکتی پایه ممکن است به بخشهای باقیمانده مغز (مانند تالاموس یا نواحی کوچک قشری) منتقل شده باشد. این امر توضیح میدهد که چرا او توانایی تشخیص عاطفی دارد.
- عدم وجود عوارض ثانویه مهلک: در بسیاری از موارد شدید، عفونتهای مکرر یا تشنجهای شدید باعث مرگ میشوند. ظاهراً سیستم ایمنی الکس و کنترل پزشکی توانسته است از بروز عفونتهای مهارنشدنی (بهویژه عفونتهای ریوی که تراکئوستومی را مستعد میکند) جلوگیری کند.
نقش مراقبتها و محیط حمایتی
مهمترین عامل در بقای الکس، سطح بیسابقهای از مراقبتهای پزشکی و حمایت خانوادگی است:
- مدیریت تجهیزات پزشکی: نگهداری دقیق از لوله تراکئوستومی، مدیریت تغذیه لولهای و دوزهای دقیق داروهای ضدتشنج.
- فیزیوتراپی و تحریک حسی: تلاشهای مداوم برای تحریک سیستم عصبی باقیمانده از طریق لمس، صدا و نور، که به حفظ ارتباطات عصبی موجود کمک میکند.
- ثبات عاطفی: حضور مداوم والدین و ایجاد یک محیط امن، استرس فیزیولوژیک را کاهش داده و به بدن اجازه میدهد منابع خود را به جای مبارزه با استرس، صرف بقا کند.
نمونههای مشابه
مطالعات موردی (Case Reports) نشان میدهند که بقای بالای ۲۰ سال با این شدت از هیدراننسفالی در جهان کمتر از ۵ مورد است. موارد ثبت شده تا سن ۳۳ سالگی نیز وجود داشتهاند، اما هر مورد منحصر به فرد است و اغلب بر اساس میزان دقیق بافت مغزی که باقی مانده است، متغیر است.
بخش ۶: اثرات روانی و اجتماعی بر خانواده
داستان الکس سیمپسون بیش از آنکه یک پرونده پزشکی باشد، داستانی از تعهد انسانی است. والدین الکس، سالها است که زندگی خود را بهطور کامل حول محور نیازهای پزشکی فرزندشان متمرکز کردهاند.
بار مراقبتی و مالی
مراقبت از فردی با نیازهای پزشکی پیچیده مانند الکس، فشار عظیمی ایجاد میکند:
- فشار زمانی و خستگی مراقبتی (Caregiver Burnout): نیاز به نظارت ۲۴ ساعته، بدون وقفه، منجر به خستگی مزمن والدین و تأثیر بر سلامت جسمی و روانی آنها میشود.
- بحران مالی: هزینههای تجهیزات پزشکی تخصصی، داروها، مشاورههای پزشکی مکرر و خدمات پرستاری حرفهای، بار مالی سنگینی را بر دوش خانواده میگذارد، حتی در کشوری مانند آمریکا با سیستمهای بیمهای گسترده.
- انزوای اجتماعی: محدودیتهای شدید سفر و نیاز به تجهیزات قابل حمل، اغلب خانوادهها را از شرکت در فعالیتهای اجتماعی عادی باز میدارد.
نقش حمایت اجتماعی و سازمانی
در پرونده الکس، دسترسی به خدمات حمایتی محلی در نبراسکا، از جمله خدمات توانبخشی کودکان و حمایتهای مالی دولتی (Medicaid Waivers)، نقشی حیاتی در توانمندسازی والدین برای ادامه مراقبت در منزل ایفا کرده است. حمایت از سوی شبکههای خانوادگی و دوستان برای حفظ سلامت روان والدین، عاملی کلیدی در این موفقیت طولانیمدت بوده است.
بخش ۷: آخرین وضعیت الکس
در حال حاضر، الکس سیمپسون به ۲۰ سالگی خود رسیده است. او نمایندهای زنده از بقا در شرایطی است که مدلهای پیشبینی پزشکی، عمر او را بسیار کوتاهتر برآورد میکردند.
وضعیت کنونی:
- وابستگی کامل: او همچنان کاملاً وابسته به مراقبتهای تخصصی و تجهیزات حمایتی است. حرکت ارادی مستقل ندارد.
- ارتباط عاطفی: تواناییهای شناختی سطح بالا (مانند صحبت کردن، خواندن، محاسبه) وجود ندارد، اما والدینش گزارش میدهند که او ارتباط عاطفی ساده و قوی با خانواده برقرار میکند. او به لمس، موسیقی و محیطهای آرامشبخش واکنش مثبت نشان میدهد.
- سلامت پایدار: علیرغم ریسک بالای عفونت، حفظ سلامت پایدار طی دو دهه یک موفقیت بزرگ محسوب میشود.
حضور الکس بهعنوان یک فرد ۲۰ ساله با این وضعیت، جامعه پزشکی را وادار کرده است تا مفاهیم مربوط به “کیفیت زندگی” و “حداکثر پتانسیل بقا” در برابر ناهنجاریهای شدید مغزی را بازنگری کند.
بخش ۸: درسهایی از پرونده الکس برای دانش پزشکی
پرونده الکس سیمپسون یک آزمایش طبیعی در زمینه سازگاری مغز و مدیریت پزشکی پیچیده است و نکات مهمی را برای آینده پزشکی به همراه دارد:
- اهمیت تشخیص زودهنگام و مداخله پیشگیرانه: تشخیص قبل از تولد به والدین اجازه میدهد تا از قبل برای مدیریت چالشهای پس از تولد آماده شوند و منابع لازم را تأمین کنند.
- ظرفیت ناشناخته بخشهای غیرمخ مغز: این پرونده نشان میدهد که بقای اولیه و واکنشهای عاطفی پیچیده میتوانند توسط ساختارهای زیرین (ساقه مغز و مخچه) بهگونهای پشتیبانی شوند که فراتر از انتظارات مدلهای استاندارد عصبشناسی است.
- پژوهش در مورد ترمیم و نوروپلاستیسیته: موفقیت الکس، هرچند غیرارادی، بر نیاز به درک مکانیسمهایی تأکید میکند که تحت شرایط حاد، میتوانند عملکردهای از دست رفته را به مناطق باقیمانده واگذار کنند.
- ارزش مراقبت مداوم و حمایتی: این پرونده اثبات میکند که پیشآگهیهای سنتی اغلب نمیتوانند تأثیر مراقبتهای پزشکی پیشرفته، تغذیه مناسب، و حمایت عاطفی پایدار را در نظر بگیرند.
سوالات متداول (FAQ)
۱. هیدراننسفالی دقیقاً چیست و با هیدروسفالی چه تفاوتی دارد؟
هیدراننسفالی اختلالی نادر است که طی آن بافت مخ به دلیل آسیب شدید در دوران جنینی، شکل نمیگیرد و با مایع مغزی–نخاعی پر میشود. تفاوت کلیدی با هیدروسفالی این است که در هیدروسفالی، بافت مخ وجود دارد اما به دلیل انسداد جریان CSF، تحت فشار قرار گرفته و ممکن است آسیب ببیند؛ در هیدراننسفالی، بافت مخ اساساً غایب است.
۲. آیا این بیماری قابل درمان است؟ آیا میتوان مخ را بازسازی کرد؟
خیر، در حال حاضر هیچ روش شناختهشدهای برای بازسازی یا کاشت مجدد بافت مخ توسعهیافته وجود ندارد. درمانها کاملاً حمایتی هستند و بر مدیریت علائم، جلوگیری از عوارض (مانند تشنج و عفونت) و فراهم کردن تغذیه کافی تمرکز دارند.
۳. چه عواملی باعث این بیماری میشوند؟
اصلیترین علل شامل سکته جنینی (ایسکمی)، عفونتهای شدید داخل رحمی، مواجهه با سموم و ناهنجاریهای تکاملی عروقی جنین هستند.
۴. آیا کودکان مبتلا میتوانند تا بزرگسالی زنده بمانند؟
امکان آن بسیار نادر است. میانگین عمر زیر ۸ سال است، اما پروندههایی مانند الکس سیمپسون که تا ۲۰ سال و حتی مواردی تا ۳۰ سالگی دوام آوردهاند، نشاندهنده یک پدیده استثنایی در پاسخگویی بدن انسان هستند.
۵. چگونه میتوان از ابتلا به هیدراننسفالی جلوگیری کرد؟
در بسیاری از موارد، از آنجا که علت اصلی سکته جنینی است، پیشگیری قطعی وجود ندارد. با این حال، مراقبتهای دوران بارداری، اجتناب مادر از مصرف مواد مضر، و مدیریت بیماریهای زمینهای مادر میتواند خطر عفونتها یا اختلالات عروقی را کاهش دهد.
۶. پیشآگهی عملکردی برای مبتلایان چیست؟
در اکثر موارد، ناتوانیهای حرکتی شدید، ناتوانی در تکلم و وابستگی کامل به مراقبت وجود دارد. طول عمر و کیفیت آن به میزان عملکرد حفظ شده در ساقه مغز و مخچه بستگی دارد.
۷. چه حمایتهایی برای خانوادههایی که فرزند مبتلا به این بیماری دارند، ضروری است؟
حمایتهای چندوجهی شامل آموزشهای تخصصی مراقبت پزشکی (مانند مراقبت از تراکئوستومی)، دسترسی به خدمات توانبخشی، خدمات حمایت مالی برای پوشش هزینههای تجهیزات و خدمات پرستاری، و حمایتهای روانی برای مقابله با خستگی مراقبتی، حیاتی هستند.